Graham Rex Holland và Mahmoud Torabinejad
| MỤC TIÊU HỌC TẬP | |
| Sau khi học xong bài này, sinh viên có khả năng:
1. Miêu tả được sự hình thành tủy răng 2. Miêu tả được sự hình thành chân răng 3. Hiểu được các vùng giải phẫu của tủy răng 4. Liệt kê được tất cả các loại tế bào trong tủy răng và nêu được chức năng của chúng 5. Miêu tả được các thành phần sợi và chất căn bản của chất nền ngoại bào tủy răng 6. Miêu tả được mạch máu và bạch huyết của tủy răng |
7. Liệt kê được các thành phần thần kinh của tủy răng và miêu tả được sự phân bố và chức năng của chúng
8. Phân tích thuyết nhạy cảm ngà 9. Miêu tả được đường đi của sợi thần kinh ly tâm từ tủy sống đến thần kinh trung ương 10. Miêu tả được sự thay đổi hình thái tủy sống theo độ tuổi 11. Miêu tả được cấu trúc và chức năng của mô quanh chân răng |
MỤC LỤC
| PHÔI THAI HỌC CỦA TỦY RĂNG
Giai đoạn đầu của sự hình thành tủy răng Sự hình thành chân răng Sự hình thành ống tủy bên và lỗ chóp chân răng Sự hình thành nha chu CÁC VÙNG GIẢI PHẪU VÀ Ý NGHĨA CỦA CHÚNG CHỨC NĂNG CỦA TỦY RĂNG Giới thiệu Sự hình thành Dinh dưỡng Sự bảo vệ Chức năng cảm giác |
HÌNH THÁI HỌC
CÁC LOẠI TẾ BÀO CỦA TỦY RĂNG Nguyên bào ngà (odontoblast) Tế bào gốc (preodontoblast) Nguyên bào sợi Tế bào của hệ miễn dịch THÀNH PHẦN NGOẠI BÀO Sợi liên kết Chất căn bản Vôi hóa tủy TUẦN HOÀN Động mạch Tĩnh mạch Mạch bạch huyết Sinh lý học mạch máu |
Sự thay đổi của mạch máu trong phản ứng viêm
SỰ PHÂN BỐ THẦN KINH Giải phẫu học thần kinh Thay đổi theo lứa tuổi của phân bố thần kinh tủy Thuyết nhạy cảm ngà THAY ĐỔI CỦA TỦY RĂNG VÀ NGÀ RĂNG THEO TUỔI MÔ QUANH CHÂN RĂNG Cement Đường nối men – cement Dây chằng nha chu Xương ổ răng |
Tủy răng là mô mềm nằm trong hốc tủy ở trung tâm của răng. Tủy răng hình thành nên, nuôi dưỡng, và là một phần không thể thiếu đối với ngà răng xung quanh nó. Chức năng chính của tủy là tham gia vào quá trình hình thành răng; nó kích thích phân chia các nguyên bào ngà, vốn không chỉ có vai trò tạo ngà mà còn tương tác với biểu mô men trong giai đoạn đầu của quá trình hình thành răng để khởi động sự hình thành men răng. Bên cạnh chức năng tham gia hình thành răng, tủy răng đảm nhận một vài chức năng thứ yếu khác liên quan đến cảm giác, dinh dưỡng và bảo vệ. Tổn thương tủy răng có thể gây ra khó chịu và các tình trạng bệnh lý. Do đó, sự lành mạnh của tủy là rất quan trọng đối với kết qủa điều trị của các thủ thuật nha khoa phục hồi. Ví dụ, trong chữa răng, cần phải xem xét kích thước và hình dạng của tủy để quyết định độ sâu trong khi tạo lỗ hàn. Hình dạng và kích thước của tủy phụ thuộc vào loại răng (ví dụ, răng cửa hay răng hàm), mức độ phát triển của răng (liên quan đến tuổi của bệnh nhân), và các điều trị nha khoa trước đây của răng đó. Giai đoạn phát triển của răng có ảnh hưởng đến sự lựa chọn phương pháp điều trị. Phương pháp điều trị trong trường hợp răng chưa đóng chóp (răng chưa phát triển hoàn toàn) là không giống với phương pháp điều trị trong trường hợp răng đã đóng chóp.
Bởi vì nhiệm vụ của nội nha là chẩn đoán và điều trị các bệnh lý của tủy răng và các biến chứng của chúng, nên sự hiểu biết về các đặc điểm sinh học của tủy răng là cần thiết để có được một quan điểm điều trị hợp lý. Tổn thương không phát sinh từ tủy có thể bị nhầm với tổn thương xảy ra do tủy. Ví dụ, sang thương nha chu thứ phát do căn nguyên nội nha có thể tương tự với sang thương nha chu do bệnh lý tiên phát, hoặc do tổn thương hay bệnh lý không phát sinh từ răng. Không phân biệt được các tổn thương này sẽ dẫn đến chẩn đoán và điều trị không đúng.
Sự miêu tả chi tiết về phôi thai học, mô học, sinh lý học của tủy răng đã được trình bày ở một số tài liệu. Chương này chỉ giới thiệu những nội dung tổng quát về sinh học của tủy răng và mô nha chu, bao gồm sự hình thành, phát triển, giải phẫu, và chức năng, có ảnh hưởng đến bệnh lý của tủy cũng như bệnh lý của mô nha chu và các triệu chứng liên quan.
PHÔI THAI HỌC TỦY RĂNG
Giai đoạn đầu của sự hình thành tủy răng
Nguyên thủy của răng là một dải tế bào biểu mô niêm mạc miệng nằm trong hàm phôi thai, gọi là lá răng (Hình 1-1 A). Dải biểu mô này dày lên và xâm lấn xuống phía dưới, về sau sẽ tạo thành răng. Các giai đoạn hình thành răng được gọi tên bằng hình dạng của khối xâm lấn này, hay mầm răng. Lúc đầu, mầm răng giống như một nụ hoa (Hình 1-1 B), tiếp theo sẽ trở thành hình mũ (Hình 1-1 C) và sau đó tăng kích thước, xâm lấn sâu hơn thành hình chuông. Mô được bao bọc bởi mầm răng cuối cùng sẽ trở thành tủy răng, lúc này đang được gọi là nhú răng (dental papilla). nhú răng (cùng với tủy răng) có nguồn gốc từ các tế bào di cư từ mào thần kinh (tế bào ngoại trung mô) trộn lẫn với tế bào trung mô nguyên thủy tại chỗ. Trong giai đoạn hình chuông, lớp tế bào bên trong của cơ quan tạo men sẽ biệt hóa thành nguyên bào men (Hình 1-2 A). Ngay sau đó, lớp tế bào ngoài cùng của nhú răng biệt hóa thành nguyên bào ngà (Hình 1-2 B) và bắt đầu sản sinh ra ngà răng (Hình 1-2 C). Từ thời điểm này, nhú răng được gọi là tủy răng.
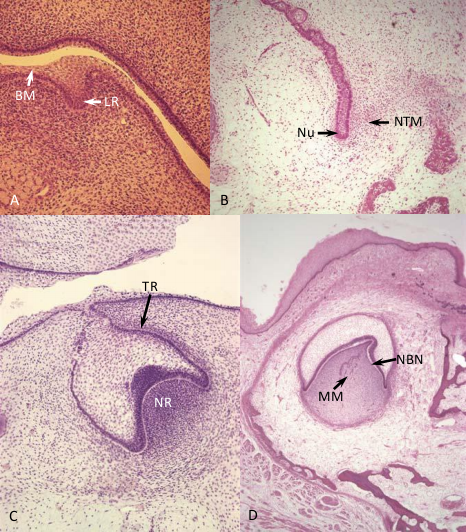
Hình 1-1 A, Giai đoạn đầu tiên của sự hình thành răng. Lá răng (LR) dày lên, tiến sâu xuống phía dưới, nó có nguồn gốc từ biểu mô niêm mạc miệng (BM). B, Giai đoạn hình nụ. Ngoại trung mô (NTM) bắt đầu tập trung lại xung quanh mầm răng. C, Giai đoạn hình mũ. Phần ngoại trung mô được bao bọc bởi mầm răng gọi là nhú răng (NR). Túi răng (TR) bắt đầu phát triển xung quanh mầm răng. D, Thời kỳ sớm của giai đoạn hình chuông. Lớp nguyên bào ngà (NBN) và mạch máu (MM) có thể thấy được ở tủy răng. (Courtesy Dr. H. Trowbridge.)

Hình 1-2 A, Vào thời kỳ muộn của giai đoạn hình mũ, biểu mô men trong (BMMT) biệt hóa thành một lớp nguyên bào men nhưng chưa sản xuất men răng. Lớp ngoài cùng của nhú răng (NR) vẫn chưa biệt hóa thành nguyên bào ngà. B, Ngay sau hiện tượng ở Hình 1-2 A, lớp tế bào ngoài cùng của nhú răng bắt đầu biệt hóa thành nguyên bào ngà (NBN) ở vùng ngoại vi của tủy răng (TR). Nguyên bào men (NBM) đã biệt hóa hoàn toàn, những chưa có men răng được sản xuất. C, Trong giai đoạn hình chuông, nguyên bào ngà (NMN) đang sản sinh ra ngà răng (NgR), nhưng nguyên bào men chưa hoặc mới chỉ sản xuất rất ít men răng. (Courtesy Dr. H. Trowbridge.)
Sự biệt hóa của nguyên bào ngà từ tế bào ngoại trung mô được cảm ứng và điều hòa bởi tế bào ngoại bì của biểu mô men trong. Các tế bào này sản xuất ra các yếu tố tăng trưởng và phân tử truyền tin, sẽ vượt qua lá đáy của biểu mô, khuếch tán tới các tế bào sẽ trở thành nguyên bào ngà. Các tế bào bên dưới các nguyên bào ngà sắp hình thành vẫn tồn tại ở dạng tế bào gốc kém biệt hóa để duy trì khả năng biệt hóa thành nguyên bào ngà trong suốt cuộc đời.
Khi lớp nguyên bào ngà đã được biệt hóa, lá đáy của biểu mô men trong (có chứa các phân tử truyền tin) biến mất, và các nguyên bào ngà bắt đầu sản xuất ngà răng (Hình 1-2 C).1 Khi sự tạo ngà đã bắt đầu, các tế bào biểu mô men trong bắt đầu lắng đọng men răng. Như vậy, sự biệt hóa được cảm ứng bằng tín hiệu qua lại giữa nguyên bào ngà và biểu mô men trong đã dẫn tới sự khởi động quá trình hình thành mô cứng. Đó cũng là một ví dụ của sự tương tác biểu mô-trung mô, một cơ chế điều hòa quan trọng đã được nghiên cứu kỹ trên các mô hình mầm răng.
Sự lắng đọng khung hữu cơ chưa vôi hóa của ngà bắt đầu ở đỉnh múi. Quá trình lắng đọng phát triển theo hướng cổ răng với tốc độ trung bình 4,5 µm/ngày.2 Hình dạng thân răng được quyết định bởi kiểu tăng sinh của tế bào biểu mô men trong. Lớp ngà răng mỏng đầu tiên được tạo ra được gọi là ngà vỏ (mantle dentin). Hướng và kích thước các sợi collagen trong ngà vỏ không giống với hướng và kích thước các sợi collagen trong ngà quanh tủy (circumpulpal dentin) được hình thành sau này. Theo sau sự hình thành khung hữu cơ là sự ngấm vôi và cứ như vậy tiếp diễn trong suốt quá trình hình thành ngà răng. Phần ngà dày 10-50 µm nằm ngay sát với lớp nguyên bào ngà luôn luôn là khung hữu cơ không vôi hóa, được gọi là lớp tiền ngà (predentin).
Khi sự hình thành thân răng xảy ra, các thành phần mạch máu và thần kinh cảm giác bắt đầu xâm nhập vào tủy từ chóp răng tương lai theo hướng thân răng. Cả hai thành phần đều chia nhánh hướng đến lớp nguyên bào ngà, và về sau, mỗi thành phần sẽ hình thành một đám rối ở phía dưới lớp nguyên bào ngà.
Sự hình thành chân răng
Các tế bào của biểu mô men trong và biểu mô men ngoài gặp nhau ở nếp gấp cổ răng. Đó là kết thúc của thân răng giải phẫu và là vị trí mà sự hình thành chân răng bắt đầu. Sự hình thành chân răng được khởi động bởi sự tăng sinh xuống phía dưới của hai lớp biểu mô gọi là bao biểu mô Hertwig.3 Chức năng của bao biểu mô tương tự với chức năng của biểu mô men trong trong quá trình hình thành thân răng. Nó cảm ứng sự biệt hóa nguyên bào ngà (Hình 1-3 A) và do đó đóng vai trò khuôn mẫu cho chân răng. Sự tăng sinh tế bào của bao biểu mô sẽ quyết định hình dạng của chân răng, rộng hay hẹp, thẳng hay cong, dài hay ngắn, một chân hay nhiều chân. Đối với răng nhiều chân, các phần đối diện của bao biểu mô tăng sinh theo cả chiều ngang và chiều dọc. Khi các phần của bao biểu mô gặp nhau theo chiều ngang tạo thành vách biểu mô (epilethial diaphragm), bộ khung cho sự hình thành răng nhiều chân được tạo ra. Bộ khung này có thể thấy được khi quan sát chóp răng đang phát triển dưới kính hiển vi (Hình 1-3 B).
Sau khi lớp ngà răng đầu tiên ở chân răng được hình thành, màng đáy bên dưới bao Hertwig tiêu biến và lớp tế bào trong cùng của bao biểu mô tiết ra một chất trong suốt (hyalin – chất kính) vào lớp ngà răng vừa hình thành. Sau khi ngấm vôi, lớp ngà răng này sẽ trở thành lớp hyalin Hopewell-Smith, giúp gắn ngà răng với cement (sẽ được hình thành về sau). Sự thoái hóa thành từng mảnh của bao biểu mô Hertwig xảy ra một thời gian ngắn sau đó. Sự thoái hóa này cho phép các tế bào của túi răng (nha chu tương lai) ở xung quanh xâm nhập và tiếp xúc với bề mặt ngà răng vừa hình thành. Các tế bào đó biệt hóa thành nguyên bào cement và bắt đầu sản xuất cement vô bào (Hình 1-4).4 Lớp cement này cuối cùng đóng vai trò neo giữ các sợi cơ bản của dây chằng nha chu (DCNC). Trong nhiều trường hợp, những tế bào còn sót lại của bao biểu mô vẫn còn tiếp tục tồn tại trong mô nha chu ở xung quanh chân răng sau khi quá trình hình thành chân răng đã hoàn tất. Chúng được gọi là những mảnh vụn biểu mô Malassez.5 Thông thường chúng không có vai trò gì, khi có phản ứng viêm, chúng có thể tăng sinh và dưới điều kiện nào đó có thể phát sinh các bệnh lý u, nang vùng chân răng.6

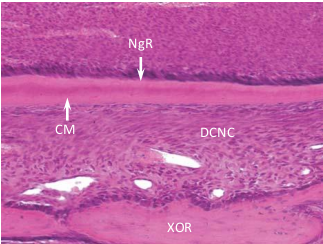
Hình 1-3 A, Sự hình thành bao biểu mô Hertwig (BBMH) từ biểu mô men trong (BMMT) và biểu mô men ngoài (BMMN). B, Bao biểu mô Hertwig (BBMH) đã mở rộng xuống phía dưới. Cả ngà răng (NgR) và cement (CM) đều đã được tạo ra. BBMH đổi hướng phát triển vào trong để hình thành vách biểu mô (VBM).
Sự hình thành ống tủy bên và lỗ chóp
Ống tủy bên
Ống tủy bên (hay ống tủy phụ) là kênh liên hệ giữa tủy răng và dây chằng nha chu (Hình 1-5). Chúng hình thành khi một phần nào đó của bao Hertwig bị thoái hóa trước khi ngà răng hình thành. Kết quả là sự liên hệ trực tiếp giữa tủy răng và dây chằng nha chu nhờ 1 kênh xuyên qua ngà răng và cement, bên trong có các mạch máu nhỏ và thậm chí dây thần kinh. Các ống tủy bên có thể có 1 hoặc nhiều, nhỏ hoặc lớn. Chúng có thể xuất hiện bất kỳ vị trí nào dọc theo chân răng nhưng phổ biến nhất là ở một phần ba chóp. Ở răng hàm, nó có thể nối liền dây chằng nha nhu với buồng tủy tại chẽ chân răng. Ống tủy bên rất có ý nghĩa lâm sàng, giống như lỗ chóp, nó mở ra một con đường để cho các bệnh lý trong tủy lan ra mô quanh chân răng và đôi khi cho phép các bệnh lý của mô nha chu lan vào trong tủy răng.
Hình 1-4 Ngà răng (NgR), cement (CM), dây chằng nha chu (DCNC) và xương ổ răng (XOR).
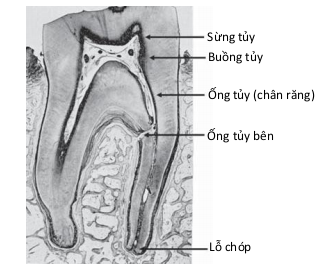
Hình 1-5 Các vùng giải phẫu của hệ thống ống tủy gồm sừng tủy, buồng tủy, ống tủy (chân răng), ống tủy bên và lỗ chóp. Tủy răng ở trong hệ thống ống tủy liên hệ với dây chằng nha chu chủ yếu thông qua lỗ chóp và các ống tủy bên. (Courtesy Orban Collection.)
Lỗ chóp
Bao Hertwig tiếp tục kéo dài cho tới khi chân răng đạt được chiều dài đầy đủ. Trong khi bao Hertwig kéo dài, chúng bao bọc ngày càng nhiều nhú răng cho đến khi chỉ còn lại một lỗ chóp mà thông qua đó mạch máu và thần kinh đi vào tủy. Trong quá trình hình thành chân răng, lỗ chóp thường nằm ở điểm tận cùng về giải phẫu của chân răng. Khi sự phát triển răng đã hoàn chỉnh, lỗ chóp nhỏ hơn và có một khoảng cách giữa lỗ chóp với điểm tận cùng về giải phẫu của chân răng.7 Khoảng cách này tăng khi cement của chóp chân răng hình thành.
Có thể có một hoặc nhiều lỗ ở chóp răng. Nhiều lỗ thường gặp hơn ở răng nhiều chân. Khi có nhiều lỗ, lỗ lớn nhất sẽ là lỗ chóp và các lỗ nhỏ hơn sẽ là các ống tủy phụ (khi quan sát dưới kính hiển vi chúng sẽ tạo thành hình ảnh châu thổ chóp răng). Đường kính của lỗ chóp ở răng trưởng thành thường dao động trong khoảng 0,3 – 0,6 mm. Đường kính lớn nhất thấy được ở ống tủy xa của răng hàm lớn hàm dưới và chân trong của răng hàm lớn hàm trên. Tuy nhiên, kích thước của lỗ chóp là không dự đoán được, và không thể xác định được chính xác trên lâm sàng.
Sự hình thành nha chu
Mô nha chu phát sinh từ mô tế bào sợi có nguồn gốc ngoại trung mô nằm xung quanh răng trong quá trình hình thành răng (túi răng). Sau khi ngà vỏ được tạo nên, protein giống men răng được tiết vào khoảng giữa màng đáy và lớp collagen mới hình thành ở gần tế bào của bao Hertwig. Vùng này không bị ngấm vôi cùng với ngà vỏ mà ngấm vôi muộn hơn và ở mức độ cao hơn để tạo thành lớp Hopewell-Smith. Sau khi sự ngấm vôi xảy ra, bao Hertwig thoái hóa. Sự thoái hóa cho phép các tế bào từ túi răng tăng sinh và biệt hóa thành các nguyên bào cement, chúng sẽ tạo cement lên trên lớp Hopewell-Smith. Các bó colla-gen, sản xuất bởi các nguyên bào sợi ở vùng trung tâm của túi răng (sợi Sharpey), được vùi vào trong cement đang hình thành (để neo giữ) và sẽ trở thành các sợi cơ bản của dây chằng nha chu. Cùng lúc, các tế bào ở lớp ngoài cùng của túi răng biệt hóa thành tạo cốt bào để tạo ra xương bó (bundle bone), cũng sẽ neo giữ các sợi của dây chằng nha chu. Sau đó, các nguyên bào sợi của dây chằng nha chu sản xuất nhiều collagen hơn để buộc các phần đã được neo giữ lại với nhau, tạo thành các sợi cơ bản của dây chằng nha chu đóng vai trò giữ chặt răng vào ổ răng. Mô liên kết lỏng lẻo mang theo mạch máu, thần kinh vẫn còn tồn tại giữa các sợi cơ bản. Tế bào trung mô chưa biệt hóa có rất nhiều ở mô nha chu và có khả năng biệt hóa thành nguyên bào cement, tạo cốt bào, hay nguyên bào sợi dưới các kích thích đặc biệt nào đó. Cement được tạo ra sau khi các sợi cơ bản của dây chằng nha chu đã hình thành là cement có tế bào và đảm nhiệm ít vai trò hơn trong nâng đỡ răng.
Nguồn cung cấp máu tới mô nha chu nhận được từ xương, nướu xung quanh và các nhánh của mạch máu tủy răng.8 Đó là những nguồn cung cấp dồi dào. Sự phân bố thần kinh gần giống với sự phân bố mạch máu. Thành phần thần kinh bao gồm những sợi cảm giác và thực vật có kích thước nhỏ, chưa myelin hóa và các sợi cảm giác đã myelin hóa có kích thước lớn hơn. Một số sợi tận cùng bằng các cấu trúc thần kinh không có bao myelin đóng vai trò các cơ quan nhận cảm cơ học và cảm giác đau.
CÁC VÙNG GIẢI PHẪU VÀ Ý NGHĨA CỦA CHÚNG
Răng được chia thành 2 phần chính về giải phẫu, thân răng và chân răng, nối với nhau tại cổ răng. Hốc tủy được chia thành tủy thân và tủy chân. Nói chung, hình dạng và kích thước của răng quyết định hình dạng và kích thước của hốc tủy. Tủy thân được chia thành buồng tủy và các sừng tủy (xem Hình 1-5). Các sừng tủy là phần tủy mở rộng từ buồng tủy vào các múi răng. Ở răng trẻ em, sừng tủy thường lớn, ngà răng mỏng nên có thể vô tình làm hở tủy trong quá trình sửa soạn xoang trám.
Hốc tủy giảm kích thước một cách không đối xứng sau khi sự kéo dài chân răng hoàn thành do sự tạo ngà vẫn tiếp tục, dù với tốc độ chậm hơn. Chiều cao của sừng tủy và kích thước buồng tủy giảm rõ rệt. Ở răng hàm lớn, kích thước hốc tủy theo chiều trục răng giảm nhiều hơn theo chiều gần-xa. Sự giảm quá mức kích thước hốc tủy trên lâm sàng có thể gây khó khăn trong việc định vị, làm sạch, và tạo hình ống tủy (Hình 1-6).
Giải phẫu của ống tủy thay đổi giữa các loại răng và cả trong cùng một loại răng. Mỗi chân răng có ít nhất một ống tủy, một số chân răng có nhiều ống tủy với kích thước khác nhau. Nắm được và đánh giá đúng tất cả các chi tiết của giải phẫu ống tủy là điều kiện tiên quyết đối với điều trị tủy.

Hình 1-6 A và B, Sự thay đổi hình dạng buồng tủy theo thời gian trên phim X-quang. Hai phim chụp cách nhau 15 năm. Hình dạng của hệ thống ống tủy đã thay đổi do sự hình thành ngà thứ phát và cả sự lắng đọng loại ngà thứ ba sau khi răng được phục hồi. C, Ngà thứ phát (NTP). Tiêu bản không khử khoáng ở độ phóng đại thấp. D, Ngà thứ phát (NTP) ở độ phóng đại cao.

Hình 1-7 Thay đổi trong giải phẫu của hốc tủy và chân răng. A, tỷ lệ đường kính thân răng – chân răng thấp, ngà răng mỏng và một phần ba chóp của ống tủy có hình dạng phân kỳ. B, 4 năm sau, chân răng dài hơn, tỷ lệ đường kính thân răng – chân răng lớn hơn, hốc tủy nhỏ hơn, ngà răng dày hơn và một phần ba chóp của ống tủy có hình dạng hội tụ.
Sự khác nhau trong kích thước và vị trí của lỗ chóp có ảnh hưởng tới mức độ tưới máu cho tủy sau một chấn thương. Răng chưa phát triển hoàn chỉnh sẽ có tiên lượng tủy sống sót tốt hơn so với răng đã phát triển hoàn chỉnh. (Hình 1-7)
Sự lắng đọng cement sau khi mọc răng ở vùng lỗ chóp tạo nên sự không tương ứng giữa chóp răng trên X-quang và lỗ chóp thực tế. Sự lắng đọng này còn làm cho lỗ chóp có hình phễu. Phần hẹp nhất của ống tủy được gọi là thắt chóp. Tuy nhiên, điểm thắt không phải luôn rõ ràng ở tất cả các răng trên lâm sàng. Ở mặt trong ống tủy, đường giới hạn phần ngà răng có cement bao phủ với phần ngà răng không có cement bao phủ được gọi là đường nối cement- ngà (CDJ). Khoảng cách từ đường này đến lỗ chóp thay đổi không chỉ giữa các răng mà còn thay đổi trong cùng 1 ống tủy. Một nghiên cứu cho thấy khoảng cách này vào khoảng 0,5 đến 0,75 mm. Theo lý thuyết, đường này là giới hạn kết thúc của tủy và là nơi dây chằng nha chu bắt đầu. Tuy nhiên, trên mô học và lâm sàng, không phải khi nào cũng có thể xác định được vị trí này. Do đó, làm sạch, tạo hình, và trám bít ống tủy cần kết thúc trước lỗ chóp và chỉ giới hạn trong ống tủy để tránh gây tổn thương tới mô quanh chóp. Xác định chiều dài thực tế của ống tủy và thiết lập chiều dài làm việc là các bước cần thiết trong sửa soạn ống tủy. Phim X-quang và máy định vị chóp rất có ích trong việc xác định chiều dài ống tủy.
CHỨC NĂNG CỦA TỦY RĂNG
Tủy răng đảm nhiệm 5 chức năng, gồm các chức năng tạo răng và các chức năng hỗ trợ
Cảm ứng
Tủy răng tham gia vào cơ chế cảm ứng khởi động, và sau đó, thực hiện quá trình tạo ngà.9 Ngà răng được tạo ra sẽ dẫn đến sự hình thành men răng. Những hiện tượng này phụ thuộc lẫn nhau, trong đó biểu mô men trong (tạo men) cảm ứng cho sự biệt hóa của nguyên bào ngà, và nguyên bào ngà cùng với ngà răng cảm ứng cho sự sản sinh men. Do đó sự tương tác biểu mô – trung mô là quá trình cốt lõi của sự hình thành răng.
Tạo ngà
Nguyên bào ngà tạo ra ngà răng.10 Những tế bào biệt hóa cao này tham gia tạo ngà bằng 3 cách: (1) tổng hợp và chế tiết bộ khung hữu cơ, (2) vận chuyển thành phần vô cơ tới khung hữu cơ mới hình thành, và (3) tạo một môi trường thuận lợi cho sự vôi hóa khung hữu cơ. Trong giai đoạn sớm của sự hình thành răng, loại ngà được tạo ra là ngà nguyên phát, với tốc độ tạo ngà nhanh. Sau khi răng đã hình thành hoàn toàn, sự tạo ngà tiếp tục nhưng với tốc độ chậm hơn nhiều và kém đối xứng hơn (sự tạo ngà thứ phát). Nguyên bào ngà còn tạo ngà để đáp ứng với tổn thương xảy ra do sâu răng, chấn thương hay các thủ thuật phục hồi. Nói chung, loại ngà này có trật tự mô học không giống (kém hơn) ngà nguyên phát và ngà thứ phát và hầu hết khu trú ở vùng tổn thương. Loại ngà này được gọi là ngà thứ ba (tertiary dentin). Ngà thứ ba có 2 dạng. Ngà phản ứng có cấu trúc ống, các ống ngà của nó liên tiếp với các ống ngà của ngà sinh lý. Ngà phản ứng được tạo ra bởi nguyên bào ngà ban đầu. Ngà sửa chữa được tạo ra bởi nguyên bào ngà mới biệt hóa từ tế bào gốc sau khi nguyên bào ngà cũ đã bị chết. Nó hầu như không có cấu trúc ống.
Dinh dưỡng
Tủy răng cung cấp các chất dinh dưỡng cần thiết cho sự tạo ngà và để duy trì hoạt động của bản thân nó.
Bảo vệ
Ở răng đã đóng chóp, nguyên bào ngà tái tạo ngà răng để đáp ứng với tổn thương, nhất là khi chiều dày ngà răng bị giảm sút do sâu răng, mòn răng, chấn thương hay các thủ thuật phục hồi. Ngà răng còn có thể được tạo ra ở vị trí lộ tủy. Trong trường hợp này, các nguyên bào ngà mới được cảm ứng, biệt hóa và di chuyển tới nơi lộ tủy (Hình 1-9).
Tủy còn có khả năng nhận biết các chất ngoại lai, như độc tố tiết ra từ vi khuẩn của ổ sâu răng, và kích thích một đáp ứng miễn dịch để loại bỏ chúng.
Cảm giác
Các sợi thần kinh trong tủy có thể đáp ứng với các kích thích trực tiếp tới mô tủy, hoặc gián tiếp qua men răng và ngà răng. Các kích thích sinh lý chỉ gây được cảm giác đau. Kích thích vào sợi thần kinh có bao myelin gây ra cảm giác đau nhanh, chói. Kích thích sợi thần kinh không có bao myelin gây ra cảm giác đau chậm, âm ỉ hơn. Cảm giác tủy gián tiếp qua men răng và ngà răng thường là cảm giác nhanh và chói, được dẫn truyền bởi sợi Aδ (có myelin)
HÌNH THÁI HỌC
Ngà và tủy thực ra là một phức hợp có cùng nguồn gốc (phức hợp ngà-tủy), hình thái mô học của nó thay đổi theo tuổi và thay đổi do tác động của các kích thích bên ngoài.
Quan sát một răng vĩnh viễn đã đóng chóp dưới kính hiển vi quang học, thấy được các đặc điểm cấu trúc của tủy răng. Ở vùng ngoại vi phía dưới lớp tiền ngà, có một lớp nguyên bào ngà. Phía trong lớp này là một lớp vô bào (lớp Weil). Phía trong lớp vô bào là một lớp có mật độ tế bào dày đặc (lớp giàu tế bào). Vùng trung tâm bao gồm chủ yếu là các nguyên bào sợi và các nhánh mạch máu, thần kinh, được gọi là lõi tủy (pulp core)
CÁC LOẠI TẾ BÀO CỦA TỦY RĂNG
Nguyên bào ngà (Tạo ngà bào)
Nguyên bào ngà là các tế bào đặc trưng của tủy răng. Chúng tạo nên một khung hữu cơ ở vùng ngoại vi, tổng hợp chất vô cơ, và điều hòa sự ngấm vôi để tạo ngà răng.11 Ở tủy thân, nguyên bào ngà thường nhiều, tương đối lớn và có hình trụ. Mật độ của chúng ở đây vào khoảng 45.000 đến 65.000/mm2. Ở tủy cổ và phần giữa tủy chân, số lượng nguyên bào ngà ít hơn và có hình dạng dẹt hơn. Hình thái tế bào phản ánh mức độ hoạt động của chúng, các tế bào lớn hơn sẽ có nhiều bào quan hơn để tổng hợp mạnh hơn. Nguyên bào ngà là tế bào biệt hóa cao và không có khả năng phân chia. Trong vòng đời của chúng, chúng trải qua các thời kỳ hoạt động chức năng, chuyển tiếp và nghỉ ngơi, các thời kỳ được xác định qua kích thước tế bào và số lượng bào quan.12 Nguyên bào ngà có thể duy trì các mức độ hoạt động khác nhau trong suốt vòng đời của nó. Một số bị chết bởi sự chết tế bào theo chương trình (apoptosis)13 khi thể tích tủy giảm. Các quá trình bệnh lý, nhất là sâu răng có thể giết nguyên bào ngà nhưng với điều

Hình 1-8 A, Ngà phản ứng (NPƯ) ở độ phóng đại thấp. B, NPƯ ở độ phóng đại cao cho thấy sự thay đổi hướng của các ống ngà (mũi tên) khi tiếp giáp với vùng ngà sinh lý. C, Ngà sửa chữa (NSC) ở độ phóng đại thấp. D, NSC ở độ phóng đại cao. (Courtesy Dr. H. Trowbridge.)

Hình 1-9 Cầu ngà sửa chữa (CN) được hình thành trên một răng sâu lộ tủy (Courtesy Dr. H. Trowbridge.)
kiện thuận lợi, tế bào gốc sẽ biệt hóa thành các nguyên bào ngà mới để thay thế.
Cấu trúc nguyên bào ngà gồm 2 phần chính, thân và đuôi. Thân nằm ở dưới lớp tiền ngà. Đuôi mở rộng ra ngoài qua một tiểu quản nằm trong lớp tiền ngà và lớp ngà. Thân là phần đảm nhiệm vai trò tổng hợp, nó chứa một nhân nằm ở cực đáy và các bào quan trong bào tương đặc trưng cho một tế bào chế tiết. Trong thời kỳ hoạt động tạo ngà, lưới nội chất và bộ máy Golgi chiếm ưu thế và có rất nhiều ty thể và túi nội bào (Hình 1-11). Các thân được liên kết với nhau bằng nhiều hình thức liên kết, bao gồm thể liên kết, liên kết khe và vòng dính. Mỗi hình thức liên kết có một chức năng đặc biệt. Thể liên kết kết nối một cách cơ học các thân tế bào lại với nhau để tạo thành một lớp liên tục. Liên kết khe cho phép sự liên lạc giữa các tế bào trong cùng một lớp. Vòng dính kiểm soát tính thấm của lớp tế bào. Các sản phẩm bài tiết của nguyên bào ngà được giải phóng qua màng tế bào ở vùng ngoại vi của thân và qua đuôi.

Hình 1-10 A, Sơ đồ cấu tạo phần ngoại vi của tủy răng. (Còn nữa)
Tế bào gốc (Tiền tạo ngà bào)
Khi các nguyên bào ngà cũ bị chết do tổn thương, các nguyên bào ngà mới được hình thành để thay thế nhờ sự biệt hóa từ tế bào gốc (hay tế bào trung mô kém biệt hóa), có mặt khắp nơi trong tủy, nhiều nhất ở lõi tủy.14 Dưới tác dụng của các phân tử truyền tin được giải phóng để đáp ứng với tổn thương và sự chết tế bào, những tế bào tiền thân này di cư vào vị trí tổn thương và biệt hóa thành nguyên bào ngà.15 Các phân tử truyền tin chủ yếu trong quá trình này là thành viên của họ protein phát triển hình dạng xương (bone morphogenetic protein) và yếu tố tăng trưởng β biến thể (transforming growth factor β).
Tế bào gốc phôi thai, với những tín hiệu thích hợp, có thể biệt hóa thành mọi loại tế bào. Tế bào gốc ở người trưởng thành thường bị hạn chế về chức năng, đặc trưng cho từng mô, nghĩa là chúng chỉ có thể biệt hóa thành loại tế bào của mô sinh ra chúng. Trong trường hợp tiền tạo ngà bào, tế bào gốc ở đây là tế bào gốc của mô tủy răng.

Hình 1-10, tiếp B, Vùng ngoại vi của tủy ở độ phóng đại thấp. C, Vùng ngoại vi của tủy cho thấy lớp vô bào (LVB) và lớp giàu tế bào (LGTB)
Nguyên bào sợi
Nguyên bào sợi là loại tế bào phổ biến nhất trong tủy và có số lượng nhiều nhất ở tủy thân. Chúng tổng hợp collagen và chất căn bản của tủy và tham gia vào quá trình hàn gắn tổn thương tủy. Cũng như nguyên bào ngà, số lượng bào quan nào chiếm ưu thế tùy thuộc vào mức độ hoạt động của tế bào. Tế bào càng hoạt động mạnh, các bào quan tham gia tổng hợp và chế tiết càng chiếm ưu thế. Nguyên bào sợi cũng trải qua sự chết tế bào theo chương trình và được thay thế khi cần thiết nhờ sự biệt hóa các tế bào gốc. Các kỹ thuật mô học thông thường chỉ phát hiện được các khác biệt hình thái nổi bật giữa các loại tế bào nên khó có thể phân biệt được tế bào gốc và nguyên bào sợi. Nhiều tế bào có hình dạng tương tự nguyên bào sợi nhưng thực ra lại là tế bào gốc.
Tế bào của hệ miễn dịch
Tế bào miễn dịch chiếm ưu thế trong tủy răng là tế bào đuôi gai.16 Đó là các tế bào trình diện kháng nguyên có nhiều nhất ở lớp nguyên bào ngà và xung quanh các mạch máu. Chúng nhân diện các kháng nguyên ngoại lai và khởi động đáp ứng miễn dịch. Một số loại tế bào khác (đại thực bào, bạch cầu đa nhân trung tính) cũng có khả năng trình diện kháng nguyên, nhưng trong tủy răng, tế bào đuôi gai là nổi bất nhất nếu xét về số lượng (chiếm khoảng 8%) và vị trí. Cần dùng thuốc nhuộm đặc biệt để quan sát được chúng trên tiêu bản mô học.
THÀNH PHẦN NGOẠI BÀO18
Sợi liên kết
Loại collagen chủ yếu trong ngà răng là collagen type I, trong khi cả collagen type I và collagen type III đều có mặt trong tủy răng với tỷ lệ 55 : 45. Nguyên bào ngà chỉ tổng hợp collagen type I để hình thành khung hữu cơ của ngà răng, trong khi nguyên bào sợi tổng hợp cả collagen type I và type III. Sợi collagen trong tủy răng có đường kính khoảng 50nm và dài vài µm. Chúng hợp thành các bó collagen sắp xếp không đều nhau, ngoại trừ ở vùng ngoại vi, các bó nằm tương đối song song với bề mặt lớp tiền ngà. Loại sợi liên kết duy nhất không phải collagen có mặt trong tủy răng có kích thước rất nhỏ, đường kính từ 10-15 nm, cấu trúc là một chuỗi các fibrilin, một loại glycoprotein cao phân tử. Sợi chun không có trong tủy răng.
Tỷ lệ các loại collagen trong tủy răng là hằng định nhưng càng lớn tuổi, tổng lượng collagen ngày càng tăng và các sợi collagen có xu hướng hợp thành bó collagen nhiều hơn. Thông thường, phần chóp của tủy có nhiều collagen hơn tủy thân, do đó, trong điều trị tủy, lấy tủy toàn bộ bằng trâm gai sẽ trở nên dễ dàng hơn.
Chất căn bản19
Các sợi collagen vùi trong một chất keo trong suốt (trên tiêu bản mô học) được tạo thành từ các phân tử glycosaminoglycan và các phân tử bám dính. Các phân tử glycosaminoglycan liên kết với các protein và saccharid nhờ các phân tử bám dính để tạo thành proteoglycan. Đó là các cao phân tử ưa nước, chúng cùng với nước tạo nên chất keo trên, chính là chất căn bản. Ít nhất 6 loại phân tử bám dính được tìm thấy trong chất căn bản của tủy răng. Một trong số đó là fibronectin, có vai trò gắn kết tế bào với các thành phần ngoại bào.
Vôi hóa tủy
Trước đây, việc xác định có hay không có sỏi tủy (hình 1-12) phụ thuộc vào sự có mặt hay vắng mặt của cấu trúc ống. Hiện nay, quan điểm này đã thay đổi, thuật ngữ mới dựa vào sự phát sinh của thành phần vôi hóa đã được đưa ra. Sỏi tủy còn được phân loại theo vị trí. Có ba loại sỏi gồm: sỏi tự do, được bao bọc bởi tủy, không gắn với ngà răng, sỏi gắn, liên tiếp với ngà răng, và sỏi vùi, được bao bọc hoàn toàn bởi ngà răng, chủ yếu là loại ngà thứ ba.

Hình 1-11 A, Thân của nguyên bào ngà. Nhân (N) nằm ở cực đáy và các bào quan, như lưới nội chất có hạt (RER) và bộ máy Golgi (G), có vai trò tổng hợp các thành phần hữu cơ, nằm ở cực ngọn (gần đuôi). B, Lớp tiền ngà (P) cho thấy các sợi collagen (C), và đuôi, là bộ phận chế tiết của nguyên bào ngà, kéo dài ra từ thân qua lớp tiền ngà vào lớp ngà (D). (Courtesy Dr. P. Glick và Dr. D. Rowe.)
Sỏi tủy gặp ở cả người trẻ và người già và có thể gặp ở một hoặc một vài răng. Một cuộc điều tra các phim X-quang (cắn cánh) gần đây trên sinh viên chưa tốt nghiệp cho thấy 46% đối tượng có ít nhất một sỏi tủy, 10% số răng có sỏi. Sỏi có ở cả tủy bình thường lẫn tủy viêm mạn tính. Chúng không gây ra triệu chứng đau với bất kỳ kích thước nào.
Vôi hóa cũng có thể xảy ra dưới dạng lan tỏa hoặc dạng sợi có liên quan đến các bó mạch-thần kinh trong lõi tủy. Loại vôi hóa này thường gặp nhất ở người già, tủy bị viêm mạn tính hoặc chấn thương. Tùy thuộc vào hình dạng, kích thước và vị trí, vôi hóa có thể phát hiện được hoặc không trên phim X-quang (Hình 1-13). Trên lâm sàng, các sỏi lớn có thể cản trở việc can thiệp tới ống tủy hoặc chóp răng trong quá trình điều trị tủy.
MẠCH MÁU
Tủy của răng trưởng thành có hệ thống mạch máu phong phú và chuyên biệt. Mạng lưới mạch máu này đã được nghiên cứu bằng nhiều kỹ thuật khác nhau, như quan sát tiêu bản nhuộm mực Ấn độ, quan sát bằng kính hiển vi điện tử truyền qua hoặc kính hiển vi điện tử quét, và chụp phóng xạ hiển vi.
Động mạch
Mạch máu lớn nhất đi vào lỗ chóp là nhánh động mạch tách ra từ động mạch ổ răng dưới hoặc động mạch ổ răng trên sau hoặc động mạch dưới ổ mắt.
Nhánh động mạch đó đi trong ống tủy về phía thân răng. Chúng ngày càng thu hẹp, tách ra nhiều nhánh xung quanh và mất dần lớp cơ trơn để tạo ra một mạng lưới mao mạch (Hình 1-14). Các sợi cơ trơn ở ngay trước mao mạch tạo thành cơ thắt tiền mao mạch, đóng vai trò kiểm soát lưu lượng và áp lực máu tới mao mạch. Sự phân nhánh mao mạch dày đặc nhất nằm ở ngay dưới lớp nguyên bào ngà của tủy thân, ở đây chúng tạo ra một mạng lưới mao mạch rất phong phú (Hình 1-15). Một số cuộn mạch của mạng lưới này mở rộng xen vào giữa các nguyên bào ngà.22 Các quá trình trao đổi chất diễn ra ở mao mạch (Hình 1-16). Có một hệ thống các nhánh thông bao gồm nhánh thông động-tĩnh mạch và nhánh thông tĩnh-tĩnh mạch, các nhánh thông này hoạt động mạnh sau tổn thương tủy và trong quá trình hàn gắn.

Hình 1-12 A, Nhiều sỏi tủy ở trong tủy thân. B, Các sỏi tủy bít kín buồng tủy. C, Sỏi tủy nhiều tầng. (Courtesy Dr. H. Trowbridge.)
Tĩnh mạch
Các tĩnh mạch mang máu ra khỏi tủy và có đường kính lớn hơn động mạch tương ứng một ít. Các tiểu tĩnh mạch được tạo thành nhờ sự hợp thành của các mao tĩnh mạch và ngày càng rộng ra khi càng nhiều mao mạch đổ vào chúng.24 Tĩnh mạch lớn nhất sẽ đi trong ống tủy ra khỏi lỗ chóp đổ máu ra sau vào tĩnh mạch hàm trên thông qua đám rối tĩnh mạch chân bướm hoặc đổ máu ra trước vào tĩnh mạch mặt.
Bạch huyết
Các mạch bạch huyết bắt đầu là những ống nhỏ, đầu bịt kín, thành mỏng ở vùng ngoại vi của tủy.28 Chúng đi qua tổ chức tủy, hợp lại với nhau và cuối cùng đổ vào một hoặc hai mạch lớn đi ra khỏi lỗ chóp (Hình 1-17 và 1-18). Thành mao mạch mạch bạch huyết gồm một lớp tế bào nội mô giàu bào quan và các hạt nội bào. Thành mạch và cả màng đáy đều có những chỗ gián đoạn, cho phép dịch kẽ và cả lympho bào, khi cần thiết, đi qua vào trong lòng mạch vốn có áp lực âm. Mạch bạch huyết hỗ trợ loại bỏ dịch rỉ viêm và các mảnh vụn tế bào trong phản ứng viêm. Sau khi ra khỏi lỗ chóp, một số mạch bạch huyết hợp lại với mạch bạch huyết của dây chằng nha chu và đổ vào các hạch vùng (hạch dưới cằm, hạch dưới hàm, hoặc hạch cổ) trước khi đổ vào tĩnh mạch dưới đòn và tĩnh mạch cảnh trong. Hiểu được sự dẫn lưu bạch huyết sẽ có ích trong việc chẩn đoán nhiễm trùng do nguyên nhân tủy.
Sinh lý học mạch máu
Tủy răng là một mô giàu mạch máu (nhất là ở người trẻ tuổi). Tưới máu mao mạch ở tủy thân gấp đôi ở vùng tủy chân. Lưu lượng máu được điều hòa bởi cơ thắt tiền mao mạch nhờ thần kinh giao cảm.25 Các yếu tố tại chỗ và các peptid được giải phóng từ dây thần kinh cảm giác cũng ảnh hưởng tới vận mạch, dễ thấy nhất là trong phản ứng viêm.
Cũng như ở mô khác, tổng thể tích của hệ thống mạch máu sẽ lớn hơn nhiều so với tổng lưu lượng máu qua nó tại một thời điểm, bởi vì bình thường, chỉ một phần của hệ thống mạch máu được sử dụng. Tính chất này giải thích cho khả năng thay đổi đáng kể lưu lượng máu để đáp ứng với các tổn thương.
Các yếu tố quyết định sự trao đổi chất giữa mạch máu và mô gồm gradient nồng độ, tính thấm thành mạch, và áp suất thủy tĩnh. Gradient nồng độ thay đổi tùy từng chất, ví dụ, oxy khuếch tán từ lòng mạch (nồng độ cao) ra ngoài vào mô kẽ (nồng độ thấp), và CO2 từ mô kẽ (nồng độ cao) vào lòng mạch (nồng độ thấp). Áp lực thủy tĩnh ở mao mạch tủy răng thay đổi từ 35 mm Hg ở mao động mạch đến 19 mm Hg ở mao tĩnh mạch. Bên ngoài mạch máu, áp lực của dịch
kẽ thay đổi, trung bình khoảng 6mm Hg.27
Sự thay đổi của mạch máu trong phản ứng viêm
Khi tủy răng bị tổn thương, nó đáp ứng bằng cách tương tự với các loại mô liên kết khác nhờ một phản ứng miễn dịch gồm 2 giai đoạn. Giai đoạn đầu tiên là miễn dịch không đặc hiệu nhưng xảy ra rất nhanh, trong vòng vài phút hoặc vài giờ. Giai đoạn thứ hai là miễn dịch đặc hiệu, bao gồm sự sản xuất các kháng thể đặc hiệu. Trước khi bản chất của

Hình 1-13 Phim gốc răng của một trẻ em cho thấy nhiều sỏi tủy (mũi tên) ở trong buồng tủy và ống tủy của răng trước (A) và răng sau (B).
đáp ứng miễn dịch được biết đến, các hiện tượng đi kèm với với tổn thương mô bao gồm sưng, nóng, đỏ đau được gọi chung là phản ứng viêm. Mặc dù hiện nay, nhiều điều về đáp ứng của cơ thể ở mức độ tế bào đối với tổn thương đã được làm sáng tỏ, nhưng những triệu chứng kinh điển này vẫn rất quan trọng. Ngoại trừ đau, các triệu chứng còn lại đều có nguyên nhân từ mạch máu. Nóng và đỏ là hậu quả của sự gia tăng lưu lượng máu tới mô, và sưng là hậu quả của sự gia tăng thể tích dịch kẽ do tăng tính thấm mao mạch. Ở các mô khác, như ở da (nơi phản ứng viêm lần đầu tiên được mô tả), sự gia tăng thể tích dịch kẽ sẽ gây ra sưng. Nhưng tủy răng nằm trong một khoang cứng, không thay đổi hình dạng, nó không thể sưng lên, nên sự gia tăng thể tích dịch kẽ sẽ làm tăng áp lực dịch ngoại bào. Trước đây, người ta cho rằng, sự gia tăng áp lực dịch ngoại bào sẽ lan rộng ra nhanh chóng và bóp nghẹt mạch máu đi vào ống tủy ở lỗ chóp. Những nghiên cứu gần đây đã phủ định quan điểm trên. Sự gia tăng áp lực dịch ngoại bào thực tế được khu trú ở vùng tổn thương. Áp lực dịch ngoại bào ở vùng mô cách vùng tổn thương một khoảng cách ngắn vẫn được duy trì trong giới hạn bình thường. Khi áp lực dịch ngoại bào tăng, áp lực bên trong lòng các mao mạch tại chỗ cũng tăng để cân bằng, do đó các mao mạch không bị xẹp. Trong phản ứng viêm, gradient nồng độ thay đổi, nên lượng chất dinh dưỡng và sản phẩm chuyển hóa trao đổi với mạch máu tăng lên. Cùng lúc đó, các mạch bạch huyết hoạt động mạnh hơn, loại bỏ lượng dịch kẽ thừa và các mảnh vụn mô. Ngoài ra, nhờ các nhánh thông của hệ thống mạch máu, lượng oxy và dinh dưỡng cung cấp cho mô lành xung quanh không bị ảnh hưởng. Nếu nguyên nhân gây viêm được loại bỏ, những hiện tượng này sẽ dần trở về bình thường và sự hàn gắn mô sẽ diễn ra. Nếu tổn thương vẫn tồn tại dai dẳng và ngày càng tăng kích thước, mô tủy sẽ bị hoại tử. Sự hoại tử có thể khu trú dưới dạng một ổ áp xe tủy, nhưng thường chúng sẽ lan ra khắp tủy.

Hình 1-14 Sơ đồ hệ thống mạch máu tủy răng. Cơ trơn thành mạch và cơ thắt tiền mao mạch điều hòa lưu lượng máu. Các nhánh thông động-tĩnh mạch tạo đường vòng dẫn máu đi trực tiếp từ động mạch sang tĩnh mạch, không qua mạng lưới mao mạch.

Hình 1-15, Mạng lưới mao mạch phong phú ở vùng ngay dưới lớp nguyên bào ngà, quan sát bằng kính hiển vi điện tử quét. (Courtesy Dr. C. Kockapan.)
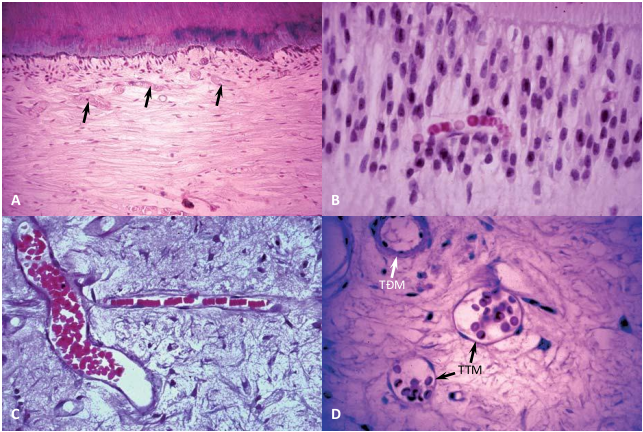
Hình 1-16 A, Đám rối mao mạch dưới lớp nguyên bào ngà. B, Mao mạch nằm trong lớp nguyên bào ngà. C, Các mao mạch chia nhánh trong đám rối dưới lớp nguyên bào ngà. D, Tiểu động mạch (TĐM) và tiểu tĩnh mạch (TTM) ở vùng tủy ngoại vi. (Courtesy Dr. H. Trowbridge.)

Hình 1-17 Sự phân bố mạch bạch huyết. Quan sát dưới kính hiển vi điện tử quét. Tiêu bản được nhuộm miễn dịch đặc hiệu. (Theo Matsumoto Y, Zhang B, Kato S: Microsc Res Tech 56:50, 2002.)

Hình 1-18 Hình ảnh của một mạch bạch huyết (MBH) ở vùng tủy ngoại vi dưới kính hiển vi điện tử truyền qua (Theo Matsumoto Y, Zhang B, Kato S: Microsc Res Tech 56:50, 2002.)
Các thay đổi của mạch máu trong phản ứng viêm được chi phối bởi các dây thần kinh tại chỗ. Các sợi giao cảm thông qua cơ thắt tiền mao mạch có thể thay đổi áp lực, lưu lượng và sự phân phối máu. Các sợi thần kinh cảm giác giải phóng nhiều loại peptid thần kinh, nổi bất nhất là peptid có liên quan về gen với calcitonin (calcitonin gen-related peptide – CGRP) và chất P (những tên gọi trên có nguồn gốc lịch sử và không liên quan đến chức năng của chúng trong trường hợp đang xét.) Sự giải phóng của những peptid thần kinh trên là nhờ phản xạ sợi trục, nghĩa là một nhánh của sợi cảm giác bị kích thích bởi nguyên nhân gây viêm làm cho nhánh khác giải phóng các peptid. Hậu quả là tăng lưu lượng máu và tăng tính thấm mao mạch. Cơ chế này được gọi là phản ứng viêm do thần kinh (neurogenic inflammation).
SỰ PHÂN BỐ THẦN KINH
Nhánh thứ 2 và thứ 3 của dây thần kinh sinh ba (V2 và V3) theo thứ tự phân bố các sợi cảm giác đến tủy của răng hàm trên và răng hàm dưới. Răng tiền cối hàm trên còn có thể nhận các nhánh cảm giác từ dây thần kinh hàm móng, một nhánh của dây V3 (thần kinh hàm móng đảm nhiệm chức năng vận động là chủ yếu). Các nhánh từ thần kinh hàm móng tới răng thông qua các lỗ nhỏ ở mặt lưỡi của xương hàm dưới. Răng hàm lớn hàm dưới đôi khi còn nhận các sợi cảm giác từ dây thần kinh sống cổ 2 và cổ 3 (C2 và C3). Do đó, trong một số trường hợp, việc gây tê răng hàm lớn hàm dưới có thể gặp khó khăn nếu chỉ gây tê thần kinh ổ răng dưới.
Thân của các nơron cảm giác của dây thần kinh sinh ba nằm ở hạch thần kinh sinh ba. Các sợi nhánh của nơron cảm giác sẽ tạo synap với nơron của nhân cảm giác của dây thần kinh sinh ba nằm trong cuống não. Các nơron cấp 2 này sẽ dẫn truyền xung động tới các nhân đặc biệt ở đồi thị. Các nơron cấp 3 từ đây sẽ dẫn truyền xung động tới vùng cảm giác ở vỏ não và các trung tâm khác.
Tủy răng cũng nhận các sợi thần kinh giao cảm (sợi vận động) từ dây thần kinh sống ngực T1 và T2 (trong một số trường hợp, cả C8) thông qua hạch giao cảm cổ trên. Những sợi thần kinh này đi vào tủy răng cạnh đường đi của các mạch máu chính của tủy và cũng được phân bố dọc theo các mạch máu đó. Chúng duy trì trương lực của cơ trơn thành mạch và cơ thắt tiền mao mạch, điều hòa áp lực và sự phân phối máu. Sự có mặt của thần kinh phó giao cảm trong tủy răng đang được bàn cãi. Nhưng hiện nay, người ta thường vẫn nhất trí rằng, trong tủy răng không có thần kinh phó giao cảm. Đây không phải là điều khác thường, bởi vì tất cả các mô trong cơ thể đều có thần kinh thực vật, nhưng không phải mô nào cũng có cả thần kinh giao cảm và thần kinh phó giao cảm.
Giải phẫu học thần kinh
Các loại sợi thần kinh của tủy răng và ngà răng
Các sợi thần kinh cảm giác của tủy răng gồm cả loại có và không có bao myelin (Hình 1-19). Các sợi có myelin hầu hết là loại sợi Aδ có đường kính nhỏ (1 đến 6 µm), dẫn truyền chậm, có vai trò dẫn truyền cảm giác đau. Một tỷ lệ nhỏ các sợi có myelin (1% đến 5%) là loại sợi Aβ dẫn truyền nhanh hơn loại Aδ, đường kính từ 6 đến 12 µm. Ở các mô khác, những sợi loại này dẫn truyền cảm giác áp lực hoặc cảm giác định hướng không gian. Vai trò của chúng trong tủy răng là chưa rõ ràng, nhưng hiện nay người ta cho rằng (giống với các mô khác), trong phản ứng viêm, các sợi Aβ có thể dẫn truyền cảm giác đau. Trước khi tận cùng, tất cả các sợi trục đều mất bao myelin và kết thúc là những sợi nhỏ không myelin nằm dưới các nguyên bào ngà, hoặc xung quanh các nguyên bào ngà, hoặc chạy dọc theo đuôi của nguyên bào ngà trong các ống ngà (Hình 1-20).30 Ở dưới lớp nguyên bào ngà, các đầu tận cùng thần kinh này tạo thành đám rối Raschkow (Hình 1-21).

Hình 1-19 Các sợi thần kinh ở vùng lõi tủy. Mặt cắt ngang của một nhóm sợi trục không myelin (UNA) và có myelin (MNA). Tế bào Schwann (SC) tạo nên bao myelin bao quanh sợi trục. Xung quanh các sợi thần kinh là các sợi collagen (CO).

Hình 1-20 A, Hình ảnh nhuộm ngấm bạc của tủy răng hàm lớn ở một người trẻ tuổi cho thấy sự phân nhánh thần kinh ở vùng dưới lớp nguyên bào ngà và một sợi thần kinh (mũi tên) đi giữa các nguyên bào ngà vào lớp tiền ngà. (Courtesy Dr. S. Bernick.) B, Hình ảnh mặt cắt ngang qua lớp tiền ngà dưới kính hiển vi điện tử truyền qua cho thấy một sợi trục không myelin (mũi tên) nằm sát đuôi của nguyên bào ngà bên trong ống ngà.

Hình 1-21 Đám rối thần kinh Rashkow (mũi tên) nằm dưới lớp nguyên bào ngà. Tiêu bản nhuộm ngấm bạc.
Nhánh thần kinh đi vào ống ngà không tạo synap với đuôi của nguyên bào ngà nhưng nó đi sát với đuôi trên một phần chiều dài của đuôi. Khoảng 27% ống ngà ở vùng sừng tủy của một răng mới đóng chóp có một nhánh thần kinh trong đó. Các nhánh thần kinh này ít gặp hơn ở phần giữa (11%) và phần cổ (8%) của thân răng và không có ở chân răng.31 Tỷ lệ xuất hiện của chúng ở lớp tiền ngà cao hơn so với lớp ngà đã khoáng hóa.
Đường dẫn truyền thần kinh từ tủy răng đến hệ thần kinh trung ương
Các kích thích cơ học, nhiệt, và hóa học tác động vào nơron cảm giác gây ra một xung động đi theo nhánh hàm trên (V2) hoặc hàm dưới (V3) của thần kinh sinh ba tới hạch thần kinh sinh ba (hạch Gasserian), tại đây chứa thân của nơron cảm giác. Sợi nhánh của nơron cảm giác sẽ dẫn truyền xung động tới nơron cấp hai ở nhân cảm giác của thần kinh sinh ba, nằm ở hành não và phần trên tủy sống. Phần lớn xung động phát sinh từ tủy răng được dẫn truyền về phần tủy sống (nhân tủy) của nhân cảm giác, chủ yếu là phần đuôi (subnucleus caudalis).
Hiện tượng nhiều nơron ngoại vi tạo synap với một nơron duy nhất được gọi là dẫn truyền hội tụ. Sự hoạt hóa một synap duy nhất sẽ không làm nơron cấp 2 hưng phấn. Phải hoạt hóa cùng lúc nhiều synap thì mới đạt được ngưỡng kích thích làm nơron thứ hai hưng phấn. Sự hưng phấn của nơron cấp hai còn chịu ảnh hưởng của các nơron nằm ở trung não, thuộc hệ opioid nội sinh. Các nơron của hệ này khi được hoạt hóa, sẽ làm giảm mức độ hưng phấn của nơron cấp hai. Do đó, thông tin nhận được sẽ được điều chỉnh. Hiện tượng này giải thích tại sao cảm giác đau (mà ta nhận thức được) không phải luôn luôn tương xứng với cường độ kích thích ban đầu. Các sợi trục của nơron cấp 2 sẽ bắt chéo và tạo synap với các nơron nằm trong các nhân của đồi thị. Từ đây, nơron cấp ba sẽ truyền thông tin đến các trung tâm cao hơn, trong đó có vùng cảm giác của vỏ não. Sự đa dạng của các trung tâm nhận cảm và sự tồn tại của một hệ thống điều chỉnh là cơ sở để ta hiểu được và kiểm soát được cảm giác đau. Dưới tác động của một kích thích kéo dài, trạng thái của nơron cấp 2 có thể bị thay đổi. Những thay đổi đó có thể được sử dụng để giải thích một số vấn đề phức tạp trong chẩn đoán và điều trị được trình bày ở các phần khác của cuốn sách này.
Thay đổi theo lứa tuổi của phân bố thần kinh tủy
Loại và tỷ lệ các sợi thần kinh có trong tủy răng phụ thuộc vào giai đoạn phát triển của răng. Các sợi thần kinh có myelin đi vào tủy ở cùng thời điểm với sợi không myelin, nhưng hầu hết các trường hợp, chúng chưa tạo ra đám rối Raschkow cho đến một thời gian sau khi răng mọc. Do đó, đáp ứng với nghiệm pháp thử tủy của răng chưa đóng chóp sẽ thay đổi. Điều này ảnh hưởng đến giá trị của nghiệm pháp thử tủy ở trẻ em, đặc biệt là sau chấn thương.
Số lượng các sợi thần kinh trong tủy răng giảm dần theo tuổi. Tuy nhiên, ý nghĩa của sự giảm sút này đối với giá trị của nghiệm pháp thử tủy ở người già là chưa rõ ràng.

Hình 1-22 Sơ đồ các cơ chế của thuyết nhạy cảm ngà. A, Thuyết cổ điển cho rằng sợi thần kinh chạy trong ống ngà đến bề mặt ngà nhận kích thích trực tiếp. B, Nguyên bào ngà là trung gian dẫn truyền kích thích tới sợi thần kinh. C, Sự thay đổi của dòng chảy của các chất dịch trong thuyết thủy động lực học. (Chỉnh sửa từ Torneck CD: Dentin-pulp complex. Trong Ten Cate AR, biên tập, Oral histology, ed 4, St. Louis, 1994, Mosby.)
Thuyết nhạy cảm ngà
Có thể gây ra cảm giác đau khi tác động cơ học vào ngà răng, hoặc khi ngà bị lộ (do mất men răng hoặc tụt nướu) tiếp xúc với nóng lạnh, hay dung dịch ưu trương. Điều này làm cho ta có cảm tưởng là có một đường dẫn truyền thần kinh từ hệ thần kinh trung ương đến chỗ nối men-ngà răng. Tuy nhiên, trên thực tế, không tồn tại một con đường trực tiếp nào cả. Các chất gây đau như histamin, acetylcholin hoặc KCl khi tiếp xúc với ngà răng không gây ra được cảm giác đau. Cảm giác đau do ngà răng tiếp xúc với nóng, lạnh lại không mất đi khi cho thuốc tê tiếp xúc với ngà răng.
Trước đây, người ta cho rằng, hiện tượng nhạy cảm ngà là do các sợi thần kinh cảm giác nằm trong ống ngà. Hiện nay, có hai giả thuyết được thừa nhận (Hình 1-22). Giả thuyết thứ nhất là giả thuyết “thủy động lực học” (hydrodynamic). Các kích thích gây đau tạo ra dòng chảy của chất dịch trong các ống ngà (dịch ngà), dòng chảy này sẽ hoạt hóa các receptor đau ở lớp ngà trong cùng hoặc ở vùng tủy ngoại vi.32 Một vài nghiên cứu đã ủng hộ giả thuyết này. Trong một số thí nghiệm trên răng đã được nhổ ra ngoài, người ta thấy các kích thích nóng, lạnh và thẩm thấu gây ra sự chuyển động của dịch ngà. Việc các dung dịch gây ra được cảm giác đau có liên quan đến áp suất thẩm thấu của chúng. Lộ ngà gây ra nhạy cảm ở các bệnh nhân có các ống ngà còn mở thông. Ngược lại, lộ ngà mà không có nhạy cảm thì các ống ngà đã bị bít kín. Các chất và kỹ thuật bít kín ống ngà sẽ làm giảm hoặc mất nhạy cảm ngà. Giả thuyết thứ hai là một số chất có thể khuếch tán qua lớp ngà và tác động trực tiếp vào các sợi thần kinh trong tủy răng. Cơ sở của giả thuyết này đến từ các thí nghiệm trên động vật. Các thí nghiệm chỉ ra rằng, sự hoạt hóa các sợi thần kinh trong tủy răng đôi khi liên quan đến thành phần hóa học của dung dịch dùng để kích thích nhiều hơn là liên quan đến áp suất thẩm thấu của nó. Tuy nhiên, hai giả thuyết trên không phủ định lẫn nhau. Cả hai đều có thể xảy ra và cả hai đều cần được nghiên cứu để ứng dụng vào điều trị bệnh nhạy cảm ngà.
THAY ĐỔI CỦA TỦY RĂNG VÀ NGÀ RĂNG THEO TUỔI
Ngà thứ phát được tạo ra trong suốt cuộc đời, do đó, cả buồng tủy và ống tủy ngày càng thu hẹp, đôi khi tới mức chúng không thể thấy được trên phim X-quang. Ngày càng nhiều ngà quanh ống được tạo ra, thường bít kín hoàn toàn ống ngà ở vùng ngoại vi. Kết quả là tính thấm của lớp ngà giảm. Mô tủy răng ngày càng ít tế bào, ít mạch máu và ít sợi thần kinh. Từ 20 đến 70 tuổi, mật độ tế bào giảm khoảng 50%. Tất cả các loại tế bào đều giảm, từ loại tế bào biệt hóa cao (nguyên bào ngà) cho đến các tế bào gốc kém biệt hóa.
MÔ QUANH CHÂN RĂNG (NHA CHU)
Mô nha chu, là mô bao quanh chân răng, bao gồm cement, dây chằng nha chu và xương ổ răng (Hình 1-23). Những thành phần này đều có nguồn gốc từ túi răng (bao quanh cơ quan tạo men), sự hình thành các thành phần đó bắt đầu khi sự hình thành chân răng diễn ra. Sau khi răng mọc, phần cổ răng tiếp xúc với biểu mô của lợi. Biểu mô của lợi kết hợp với biểu mô men thoái hóa tạo thành đường nối răng-lợi. Khi còn nguyên vẹn, đường nối này sẽ bảo vệ mô nha chu bên dưới khỏi các tác nhân kích thích từ khoang miệng.
Tủy răng và mô nha chu liên tiếp với nhau ở lỗ chóp và các ống tủy phụ, nơi mà mạch máu, thần kinh đi vào và đi ra khỏi tủy (Hình 1-24).
Cement
Cement là một mô dạng xương bao bọc chân răng và là nơi neo giữ các sợi cơ bản của dây chằng nha chu. Có nhiều loại cement, bao gồm:

Hình 1-23 Vùng ngoại vi của ngà chân răng (H, lớp Hopewell-Smith), cement (C), dây chằng nha chu (DCNC), và xương ổ răng (XÔR).

Hình 1-24 Vùng chóp răng của răng cửa hàm trên cho thấy lỗ chóp (trên cùng). t, mô chuyển tiếp giữa dây chằng nha chu và tủy răng; o, nguyên bào ngà; bv, mạch máu.
- Cement nguyên phát không có tế bào chứa sợi nội sinh. Đây là loại cement đầu tiên được tạo ra, nó hiện diện từ trước khi các sợi cơ bản của dây chằng nha chu được hình thành một cách đầy đủ. Nó kéo dài từ đường cổ răng cho đến 1/3 cổ ở một số răng hoặc bao quanh toàn bộ chân răng ở một số răng khác (răng cửa hoặc răng nanh). Nó bị khoáng hóa ở bề mặt mạnh hơn so với phần gần với ngà răng và có chứa các sợi collagen, lúc đầu được các nguyên bào cement sản xuất, sau đó là nguyên bào sợi.
- Cement nguyên phát không có tế bào chứa sợi ngoại sinh. Đây là loại cement tiếp tục được hình thành xung quanh các sợi cơ bản của dây chằng nha chu khi chúng đã được vùi (sát nhập) vào trong ngà nguyên phát không có tế bào chứa sợi nội sinh.
- Cement thứ phát có tế bào chứa sợi nội sinh. Loại cement này giống xương về hình thái và ít tham gia vào vai trò neo giữ các sợi của dây chằng nha chu. Chúng thường gặp nhất ở phần chóp của các răng hàm bé và hàm lớn.
- Cement thứ phát có tế bào chứa sợi hỗn hợp. Đây là loại cement có tế bào có khả năng thích ứng, nó kết hợp chặt chẽ với các sợi của dây chằng nha chu khi các sợi đó tiếp tục phát triển. Sự phân bố của loại cement này là không hằng định, và có thể nhận ra nó nhờ hình thái dạng lá nhiều lớp và sự có mặt của các tế bào cement và lớp cement không vôi hóa (cementoid) trên bề mặt của nó.
- Cement không tế bào không chứa sợi. Đây là loại cement ít gặp, chồng lên men răng, không có vai trò gì trong neo giữ các sợi của dây chằng nha chu.
Cement giống với xương nhưng cứng hơn và vì vậy, không bị tiêu trong khi răng di chuyển. Đường nối cement-ngà (tạo ra thắt chóp) tương đối khó để xác định và không đều trên chu vi của nó. Các nguyên lý sinh học đề nghị rằng, vị trí thích hợp nhất để kết thúc sửa soạn ống tủy là chỗ nối giữa tủy răng và nha chu, nằm ở thắt chóp. Mặc dù nhiều nha sĩ tranh cãi về tính khả thi và tính thực tiễn của công việc trên, nhưng hầu hết đều đồng ý rằng, cần phải đo chiều dài ống tủy thật chính xác và hạn chế các thủ thuật can thiệp vào sát vị trí này.
Mặc dù ngà răng cứng hơn xương và tiêu chậm hơn xương, nhưng chúng vẫn bị tiêu trong các tổn thương viêm quanh chóp, thường dẫn đến mất điểm thắt chóp. Thỉnh thoảng, sự tiêu ngà nhanh bởi một nguyên nhân không rõ ràng (tiêu ngà vô căn) có thể gặp nhưng thường sự tiêu ngà đó sẽ tự giới hạn.
Đường nối men-cement
Đường nối men-cement ở cổ răng có trình tự sắp xếp thay đổi ngay cả trên một răng. Thỉnh thoảng cement còn chờm lên men răng và ngược lại. Khi có kẽ hở giữa cement và men răng, phần ngà bị lộ có thể gây nhạy cảm.
Dây chằng nha chu
Dây chằng nha chu, cũng như tủy răng, là một mô liên kết chuyên biệt.34 Chức năng của nó liên quan một phần đến các bó collagen được sắp xếp theo một trình tự đặc biệt, giúp nâng đỡ răng trong ổ răng và hấp phụ một phần lực nhai truyền tới xương ổ răng. Khoảng nha chu (khoảng giữa cement và xương ổ răng) có chiều dày tương đối nhỏ, trung bình từ 0,21 mm ở răng mới đến 0,15mm ở răng lâu năm. Sự đều đặn trong bề dày của khoảng nha chu (thấy trên phim X-quang) là một trong các tiêu chí để xác định trạng thái lành mạnh của dây chằng nha chu.

Hình 1-25 A, Mảnh vụn biểu mô Malassez (MVBM) ở dây chằng nha chu (DCNC). B, Hình ảnh mảnh vụn biểu mô Malassez dưới kính hiển vi điện tử truyền qua. (Theo Cerri PS, Katchburian E: J Perio Res 40:365, 2005.)
Lót các mặt của khoảng nha chu là nguyên bào cement và tạo cốt bào. Giữa các sợi cơ bản của dây chằng nha chu là mô liên kết thưa có chứa nguyên bào sợi, tế bào gốc, đại thực bào, hủy cốt bào, mạch máu, thần kinh và bạch mạch. Mảnh vụn biểu mô Malassez cũng có thể hiện diện (Hình 1-25). Như đã trình bày, các tế bào của mảnh vụn biểu bì không có vai trò gì đối với một mô nha chu khỏe mạnh, nhưng trong phản ứng viêm, chúng có thể tăng sinh và hình thành nên các bệnh lý u, nang vùng chân răng.
Hệ thống mạch máu của mô nha chu rất phong phú và phức tạp. Các động mạch cấp máu cho dây chằng nha chu đến từ các nhánh nhỏ chạy trong xương xốp của động mạch ổ răng trên và ổ răng dưới (hai nhánh của động mạch mặt). Những nhánh nhỏ này xuyên qua các lỗ nhỏ ở xương huyệt răng (đôi khi kèm theo thần kinh) vào khoảng nha chu, chia nhánh nhỏ hơn và mở rộng về các phía. Chúng có ở răng sau nhiều hơn răng trước. Một số mạch máu khác đến từ nướu hoặc các mạch máu cấp máu cho tủy (loại này chia nhánh và mở rộng lên vào khoảng nha chu trước khi đi vào tủy qua lỗ chóp). Nguồn cung cấp máu dồi dào và số lượng tế bào phong phú làm cho dây chằng nha chu có khả năng tái tạo tốt sau tổn thương. Khả năng tái tạo này sẽ được duy trì trong suốt cuộc đời nếu không bị ảnh hưởng bởi các bệnh hệ thống hoặc các bệnh tại chỗ kéo dài.

Hình 1-26 Răng trước hàm dưới với khoảng nha chu đều, rõ và phiến cứng liên tục (mũi tên). Hình ảnh này thường là hình ảnh của mô quanh chân răng bình thường, nhưng không phải luôn luôn loại trừ được viêm quanh chân răng.
Thành phần thần kinh của mô nha chu gồm cả thần kinh cảm giác và thần kinh thực vật. Các sợi thần kinh thực vật là các sợi giao cảm bắt nguồn từ hạch cổ và tận cùng ở cơ trơn thành mạch. Sự hoạt hóa các sợi giao cảm gây ra hiện tượng co mạch. Cũng như trong tủy, không có bằng chứng thuyết phục nào cho thấy sự tồn tại của thần kinh phó giao cảm.
Thần kinh cảm giác của mô nha chu đến từ nhánh V2 và V3 của thần kinh sinh ba. Chúng gồm các sợi có đường kính nhỏ và sợi có đường kính lớn. Sợi cảm giác không myelin tận cùng là những đầu thần kinh trần nhận cảm giác đau. Các sợi cảm giác đường kính lớn là các receptor cơ học, đầu tận cùng của chúng phân bố khắp dây chằng nha chu, nhưng nhiều nhất ở một phần ba chóp. Chúng rất nhạy, ghi lại được cảm giác về áp lực của dây chằng nha chu liên quan đến sự chuyển động của răng. Chúng giúp bệnh nhân nhận biết được răng bị viêm nha chu cấp tính với độ chính xác tương đối.
Xương ổ răng
Phần xương hàm nâng đỡ răng được gọi là mỏm xương ổ răng (alveolar process). Phần xương lót ổ răng và là nơi neo giữ của các sợi cơ bản của dây chằng nha chu được gọi là bản xương chính danh (hay xương bó, lá sàng xương ổ). Xương ổ răng có nhiều lỗ thủng để mạch máu, thần kinh và mô liên kết từ xương xốp đi vào khoảng nha chu. Mặc dù có nhiều lỗ, nhưng bản xương chính danh vẫn có tỷ trọng cao hơn phần xương xốp xung quanh và trên phim X-quang, nó biểu hiện là một đường mờ riêng biệt gọi là phiến cứng (lamina dura) (Hình 1-26). Khi đường này liên tục thì mô nha chu lành mạnh còn khi đường này gián đoạn thì tương ứng với tình trạng bệnh lý. Các thay đổi trên phim X-quang liên quan đến bệnh lý viêm quanh chân răng thường theo sau hơn là xảy ra đồng thời với bệnh. Vì phải có một lượng xương đáng kể bị mất đi thì sự thay đổi mới rõ ràng trên phim X-quang.
Bản xương chính danh chủ yếu có dạng lá và phải liên tục thích ứng với áp lực của sự di chuyển răng. Bởi vì áp lực là không hằng định, xương liên tục được tu sửa (bằng cách tiêu xương và bồi đắp xương)
Câu hỏi Lượng giá Cuối chương có ở Phụ lục B hoặc DVD
THAM KHẢO
- Koling A: Freeze fracture electron microscopy of simultaneous odontoblast exocytosis and endocytosis in human permanent teeth, Arch Oral Biol 32:153, 1987.
- Kawasaki K, Tanaka S, Ishikawa T: On the daily incremental lines in human dentine, Arch Oral Biol 24:939, 1980.
- Luan X, Ito Y, Diekwisch TGH: Evolution and development of Hertwig’s epithelial root sheath, Dev Dyn 58:1167, 2006.
- Hamamoto Y, Nakajima T, Ozawa H, Uchida T: Production of amelogenin by enamel epithelium of Hertwig’s root sheath, Oral Surg Oral Med Oral Path Oral Radiol Endod 81:703, 1996.
- Cerri PS, Katchburian E: Apoptosis in the epithelial cells of the rests of Malassez of the periodontium of rat molars, J Periodontal Res 40:365, 2005.
- Ten Cate AR: The epithelial cell rests of Malassez and genesis of the dental cyst, Oral Surg Oral Med Oral Pathol 34:956, 1972.
- Kuttler Y: Microscopic investigation of root apices, J Am Dent Assoc 50:544, 1955.
- Saunders RL: X ray microscopy of the periodontal and dental pulp vessels in the monkey and in man, Oral Surg Oral Med Oral Pathol 22:503, 1966.
- Lisi S, Peterkova R, Peterka M, et al: Tooth morphogenesis and pattern of odontoblast differentiation, Connect Tissue Res 44(suppl 1):167, 2003.
- Lesot H, Lisi S, Peterkova R, et al: Epigenetic signals during odontoblast differentiation, Adv Dent Res 15:8, 2001.
- Sasaki T, Garant PR: Structure and organization of odonto-blasts, Anat Rec 245:235, 1996.
- Couve E: Ultrastructural changes during the life cycle of human odontoblasts, Arch Oral Biol 31:643, 1986.
- Franquin JC, Remusat M, Abou Hashieh I, Dejou J: Immuno-cytochemical detection of apoptosis in human odontoblasts, Eur J Oral Sci 106(suppl 1):384, 1998.
- Shi S, Bartold PM, Miura M, et al: The effi cacy of mesenchy-mal stem cells to regenerate and repair dental structures, Orthod Craniofac Res 8:191, 2005.
- Smith A: Vitality of the dentin-pulp complex in health and disease: growth factors as key mediators, J Dent Ed 67:678, 2003
- Jontell M, Bergenholtz G: Accessory cells in the immune defense of the dental pulp, Proc Finn Dent Soc 88:345, 1992.
- Zhang J, Kawashima N, Suda H, et al: The existence of CD11c+ sentinel and F4/80 + interstitial dendritic cells in dental pulp and their dynamics and functional properties, Int Immunol 18:1375, 2006.
- Butler WT, Ritchie HH, Bronckers AL: Extracellular matrix proteins of dentine, Ciba Found Symp 205:107, 1997.
- Linde A: Dentin matrix proteins: composition and possible functions in calcifi cation, Anat Rec 224:154, 1989.
- Kramer IRH: The vascular architecture of the human dental pulp, Arch Oral Biol 2:177, 1960.
- Koling A, Rask-Andersen H: The blood capillaries in the subodontoblastic region of the human dental pulp, as demonstrated by freeze-fracturing, Acta Odont Scand 41:333, 1983.
- Iijima T, Zhang J-Q: Three-dimensional wall structure and the innervation of dental pulp blood vessels, Microsc Res Tech 56:32, 2002.
- Gazelius B, Olgart L, Edwall B, Edwall L: Non-invasive record-ing of blood fl ow in human dental pulp, Endod Dent Trau-matol 2:219, 1986.
- Harris R, Griffin CJ: The ultrastructure of small blood vessels of the normal human dental pulp, Aust Dent J 16:220, 1971.
- Haug SR, Heyeraas KJ: Modulation of dental inflammation by the sympathetic nervous system, J Dent Res 85:488-495, 2006.
- Kim S: Neurovascular interactions in the dental pulp in health and infl ammation, J Endod 16:48-53,
- Heyeraas KJ, Berggreen E: Interstitial fl uid pressure in normal and infl amed pulp, Crit Rev Oral Biol Med 10:328, 1999.
- Marchetti C, Poggi P, Calligaro A, Casasco A: Lymphatic vessels in the healthy human dental pulp, Acta Anat (Basel) 140:329, 1991.
- Matsumoto Y, Zhang B, Kato S: Lymphatic networks in the periodontal tissue and dental pulp as revealed by histo-chemical study, Microsc Res Tech 56:50, 2002.
- Arwill T, Edwall L, Lilja J, et al: Ultrastructure of nerves in the dentinal-pulp border zone after sensory and autonomic nerve transection in the cat, Acta Odont Scand 31:273, 1973.
- Lilja T: Innervation of different parts of predentin and dentin in young human premolars, Acta Odont Scand 37:339, 1979.
- Brannstrom M, Astrom A: The hydrodynamics of the dentine; its possible relationship to dentinal pain, Int Dent J 22:219, 1972.
- Holland GR: Morphological features of dentine and pulp related to dentine sensitivity, Arch Oral Biol 39(suppl 1):3S-11S, 1994.
- Cho MI, Garant PR: Development and general structure of the periodontium, Periodontology 2000 24:9, 2000.

